تاثیر شاخص توده بدنی در باروری
شاخص توده بدنی (BMI) یکی از مهمترین شاخصهای سلامت عمومی است و نقش آن در سلامت باروری، باروری و پیامدهای بارداری اهمیت ویژهای دارد. BMI نسبت وزن به قد را نشان میدهد و ابزاری رایج برای طبقهبندی افراد بهعنوان کموزن، دارای وزن طبیعی، اضافهوزن یا چاق محسوب میشود. اگرچه BMI بهتنهایی تمام جنبههای سلامت متابولیک یا میزان چربی بدن را نشان نمیدهد، اما همچنان یک معیار عملی و معتبر در پزشکی باروری است.
BMI بالا یا پایین هر دو میتوانند بر توان باروری زنان اثر منفی بگذارند، خطر عوارض بارداری را افزایش دهند و سلامت جنین و نوزاد را تحت تأثیر قرار دهند. به همین دلیل، بررسی و اصلاح BMI پیش از بارداری اهمیت زیادی دارد.
تأثیر BMI بر باروری
BMI بالا و کاهش باروری
BMI بالا، بهویژه در محدوده اضافهوزن و چاقی، میتواند از راههای مختلفی باروری را کاهش دهد، از جمله:
- اختلالات هورمونی: چربی اضافی بدن تعادل هورمونهایی مانند استروژن و انسولین را بر هم میزند و میتواند تخمکگذاری را مختل کند.
- مقاومت به انسولین: این وضعیت که در افراد دارای اضافهوزن شایع است، با اختلال تخمکگذاری و بیماریهایی مانند سندرم تخمدان پلیکیستیک مرتبط است.
- کاهش کیفیت تخمک: التهاب مزمن و تغییرات متابولیک میتوانند به کیفیت تخمک آسیب بزنند.
- کاهش موفقیت درمانهای ناباروری: BMI بالا معمولاً با کاهش شانس موفقیت IVF و سایر روشهای کمکباروری همراه است.
BMI پایین و خطرات باروری
کمبود وزن نیز میتواند برای باروری مشکلساز باشد:
- کمبود انرژی: بدن در شرایط کمبود انرژی ممکن است سیستم تولیدمثل را سرکوب کند.
- اختلال یا توقف تخمکگذاری: زنان کموزن بیشتر دچار نامنظمی قاعدگی یا قطع آن میشوند.
- کاهش استروژن: سطح پایین استروژن میتواند رشد مناسب آندومتر و لانهگزینی را مختل کند.
BMI و پیامدهای بارداری
BMI تنها بر باردار شدن اثر نمیگذارد، بلکه بر ایمنی بارداری و رشد جنین نیز تأثیر مستقیم دارد.
خطرات BMI بالا در بارداری
زنانی که با BMI بالا وارد بارداری میشوند، بیشتر در معرض خطر:
- دیابت بارداری
- فشار خون بالا و پرهاکلامپسی
- زایمان سزارین
- سقط جنین
- تولد نوزاد درشتتر از حد طبیعی
- عوارض زایمانی و بستری نوزاد در NICU
هستند. همچنین، وزن بالای مادر میتواند خطر چاقی و مشکلات متابولیک را در آینده کودک افزایش دهد.
خطرات BMI پایین در بارداری
زنانی که کموزن هستند، بیشتر در معرض:
- تولد نوزاد با وزن کم
- زایمان زودرس
- محدودیت رشد داخل رحمی
- کمبودهای تغذیهای
قرار دارند.
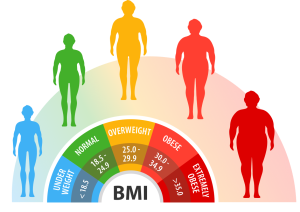
طبقهبندی BMI
BMI با فرمول زیر محاسبه میشود:
BMI = وزن (کیلوگرم) ÷ مجذور قد (متر)
طبقهبندی BMI بهصورت زیر است:
- کموزن: کمتر از ۱۸٫۵
- وزن طبیعی: ۱۸٫۵ تا ۲۴٫۹
- اضافهوزن: ۲۵ تا ۲۹٫۹
- چاقی: ۳۰ و بالاتر
میزان افزایش وزن توصیهشده در بارداری بر اساس BMI
کموزن (BMI کمتر از ۱۸٫۵)
افزایش وزن توصیهشده: ۱۲٫۵ تا ۱۸ کیلوگرم
وزن طبیعی (BMI بین ۱۸٫۵ تا ۲۴٫۹)
افزایش وزن توصیهشده: ۱۱٫۵ تا ۱۶ کیلوگرم
اضافهوزن (BMI بین ۲۵ تا ۲۹٫۹)
افزایش وزن توصیهشده: ۷ تا ۱۱٫۵ کیلوگرم
چاقی (BMI برابر یا بیشتر از ۳۰)
افزایش وزن توصیهشده: ۵ تا ۹ کیلوگرم
چرا بررسی BMI قبل از بارداری ضروری است؟
اصلاح BMI پیش از بارداری:
- شانس بارداری طبیعی را افزایش میدهد
- پاسخ به درمانهای ناباروری را بهبود میبخشد
- خطر عوارض بارداری را کاهش میدهد
- به رشد سالم جنین کمک میکند
حتی کاهش یا افزایش وزن ۵ تا ۱۰ درصدی میتواند اثر قابلتوجهی بر باروری داشته باشد.
جمعبندی
شاخص توده بدنی یک عامل مهم و قابل اصلاح در سلامت باروری است. BMI بالا یا پایین میتواند باروری، ایمنی بارداری و سلامت نوزاد را تحت تأثیر قرار دهد. بررسی و تنظیم BMI پیش از بارداری یکی از مؤثرترین اقدامات برای داشتن بارداری سالم و نوزادی سالم است.