IVF و IUI تفاوتها، شانس موفقیت، نقش ICSI و آنچه واقعاً باید بدانید
راهنمای کامل برای درک تفاوت مسیر بارداری در روشهای کمکباروری
وقتی زوجی بعد از ماهها یا سالها تلاش، با کمک درمانهای ناباروری باردار میشوند، معمولاً یک سؤال خیلی مهم برایشان شکل میگیرد: آیا بارداری حاصل از IVF با بارداری حاصل از IUI یکسان است، یا از همان ابتدا باید انتظار نوع متفاوتی از مراقبت را داشت؟
پاسخ علمی این است که این دو مسیر، هرچند در نهایت میتوانند به یک نتیجه مشترک یعنی بارداری منجر شوند، اما از نظر پزشکی، شدت مداخلات، میزان وابستگی به دارو، نوع انتخاب بیمار و حتی احتمال موفقیت، کاملاً یکسان نیستند. به همین دلیل، مراقبت در این دو روش نیز شبیه هم نیست و نمیشود با یک نسخه ثابت برای همه تصمیم گرفت. در بعضی افراد، IUI یک مسیر منطقی، کمتهاجمی و مناسب است؛ در بعضی دیگر، از همان ابتدا IVF انتخاب مؤثرتری است؛ و در گروهی از بیماران، حتی IVF معمولی هم کافی نیست و به ICSI یا میکرواینجکشن نیاز پیدا میشود، بهویژه وقتی عامل مردانه نقش مهمی در ناباروری داشته باشد.

در این مقاله، قرار نیست فقط تفاوتهای ساده و کلیشهای بین IVF و IUI را مرور کنیم. هدف این است که با نگاهی دقیقتر بررسی کنیم هر روش دقیقاً برای چه شرایطی مناسبتر است، شانس موفقیت آن چقدر است، چه زمانی ICSI وارد تصمیم درمانی میشود، و اگر اسپرم از نظر تعداد، حرکت یا شکل طبیعی مشکل داشته باشد، چطور کل استراتژی درمان تغییر میکند. این همان نقطهای است که آگاهی، واقعاً میتواند از سردرگمی جلوگیری کند و مسیر درمان را منطقیتر و انسانیتر کند.
IVF و IUI از پایه چه فرقی با هم دارند؟
IUI یا تلقیح داخل رحمی، روشی است که در آن اسپرمِ شسته و آمادهسازیشده در زمان مناسب، مستقیماً داخل رحم قرار داده میشود تا شانس رسیدن اسپرم به تخمک بیشتر شود. در این روش، لقاح همچنان در بدن رخ میدهد. یعنی تخمک باید در بدن آزاد شود، اسپرم باید به آن برسد، و لقاح و آغاز رشد جنین همچنان در بدن اتفاق بیفتد. به همین دلیل، IUI از نظر ساختار، به بارداری طبیعی نزدیکتر است و معمولاً روش کمتهاجمیتری محسوب میشود.
در مقابل، در IVF لقاح در آزمایشگاه انجام میشود. تخمکها پس از تحریک تخمدان و پانکچر جمعآوری میشوند، سپس در محیط آزمایشگاهی با اسپرم ترکیب میشوند و بعد از تشکیل جنین، یک یا چند جنین به رحم منتقل میشود. در نتیجه، IVF نهفقط از نظر تکنیکی پیشرفتهتر است، بلکه کنترل پزشکی بیشتری هم بر مراحل لقاح و تشکیل جنین فراهم میکند. همین ویژگی باعث میشود که در بسیاری از موارد پیچیدهتر ناباروری، IVF نسبت به IUI شانس بیشتری داشته باشد.
همین تفاوت بنیادی باعث میشود که مراقبت، انتظار از درمان، هزینه، مدت زمان، شدت بار روانی و حتی نوع مشاوره پیش از درمان در این دو روش متفاوت باشد. IUI معمولاً برای بعضی موارد ناباروری خفیفتر یا انتخابهای اولیه مناسب است، در حالی که IVF بیشتر زمانی مطرح میشود که یا شانس IUI پایین باشد یا زوج بخواهند وارد روشی با احتمال موفقیت بالاتر در هر سیکل شوند.
آیا IVF همیشه مؤثرتر از IUI است؟
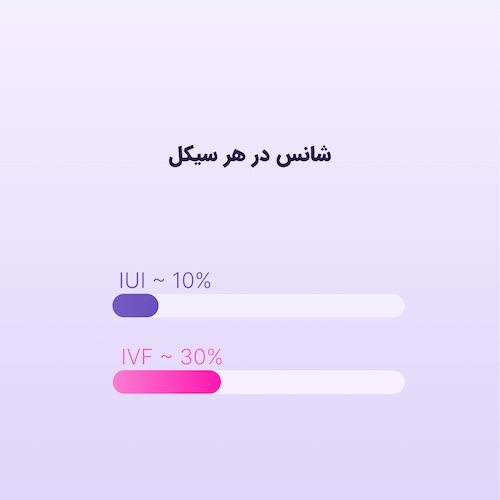
اگر سؤال را به شکل کلی بپرسیم، پاسخ این است که IVF در هر سیکل درمانی معمولاً از IUI موفقتر است، اما این به آن معنا نیست که برای هر بیمار باید از ابتدا IVF را انتخاب کرد. تفاوت اصلی اینجاست که IUI سادهتر، ارزانتر و کمتهاجمیتر است، ولی شانس موفقیت آن در هر سیکل کمتر است. در مقابل، IVF مداخله بیشتری دارد اما بازده آن در هر سیکل درمانی معمولاً بالاتر است.
در یک راهنمای ASRM درباره ناباروری بدون علت مشخص، نرخ بارداری در هر سیکل در یک مطالعه تصادفیسازیشده برای کلومیفن همراه IUI حدود ۷.۶ درصد، برای گنادوتروپین همراه IUI حدود ۹.۸ درصد، و برای IVF حدود ۳۰.۷ درصد گزارش شده است. این اعداد برای همه بیماران و همه علتهای ناباروری قابل تعمیم کامل نیستند، اما بهخوبی نشان میدهند که تفاوت «موفقیت در هر سیکل» بین IVF و IUI میتواند قابلتوجه باشد.
از طرف دیگر، NICE میگوید در زنان زیر ۴۰ سال، بیش از ۵۰ درصد افرادی که از IUI برای بارداری استفاده میکنند، طی ۶ سیکل باردار میشوند و از میان کسانی که در ۶ سیکل اول موفق نشدهاند، حدود نیمی با ۶ سیکل بعدی باردار میشوند؛ یعنی نرخ بارداری تجمعی میتواند از ۷۵ درصد هم عبور کند. این نکته بسیار مهم است، چون نشان میدهد IUI را نباید فقط با منطق «هر سیکل چند درصد» قضاوت کرد؛ برای بعضی زوجها، ارزش واقعی IUI در کمتهاجمی بودن و شانس تجمعی آن در چند سیکل است.
پس اگر کسی بپرسد «کدام بهتر است؟»، پاسخ درست این نیست که همیشه IVF بهتر است. پاسخ درست این است که «بسته به سن، علت ناباروری، زمان انتظار، کیفیت اسپرم، وضعیت تخمکگذاری و نتایج بررسیها، گاهی IUI انتخاب منطقیتر است و گاهی IVF». این تفاوت ظریف، همان چیزی است که در تصمیمگیری درمان باید جدی گرفته شود.
شانس موفقیت IVF چقدر است؟
یکی از مهمترین بخشهای تصمیمگیری برای زوجها، درک واقعبینانه از درصد موفقیت است. در دادههای رسمی HFEA بریتانیا، متوسط نرخ بارداری با انتقال تازه جنین در سال ۲۰۲۳ حدود ۳۱ درصد به ازای هر انتقال جنین گزارش شده و متوسط نرخ تولد زنده حدود ۲۵ درصد بوده است. در همین دادهها، برای افراد ۱۸ تا ۳۴ سال، نرخ بارداری حدود ۴۱ درصد و نرخ تولد زنده حدود ۳۵ درصد گزارش شده، در حالی که این نرخها با افزایش سن کاهش پیدا میکنند و در گروه ۴۳ تا ۴۴ سال با تخمک خود بیمار، نرخ تولد زنده بسیار پایینتر است.
در دادههای CDC آمریکا نیز، در خلاصه ملی ART، حدود ۳۷.۵ درصد از سیکلهای ART به تولد زنده منجر شدهاند. البته باید دقت کرد که معیارهای گزارش بین منابع دقیقاً یکسان نیست. بعضی منابع نرخ را بر اساس سیکل شروعشده گزارش میکنند، بعضی بر اساس انتقال جنین، و بعضی بر اساس گروههای سنی یا نوع تخمک. برای همین، مقایسه خام اعداد از منابع مختلف همیشه درست نیست و باید با احتیاط انجام شود.
مهمترین نکته این است که سن زن هنوز یکی از تعیینکنندهترین عوامل موفقیت IVF است. HFEA بهصراحت نشان میدهد که موفقیت IVF با تخمک خود بیمار در سنین پایینتر بسیار بهتر است و با بالا رفتن سن، بهویژه بعد از ۴۰ سالگی، افت معنیداری پیدا میکند. این موضوع فقط یک آمار خشک نیست؛ بلکه در عمل روی انتخاب بین IUI، IVF، استفاده از تخمک خود بیمار، و حتی سرعت تصمیمگیری درمان تأثیر مستقیم دارد.
شانس موفقیت IUI چقدر است؟
IUI معمولاً موفقیت پایینتری از IVF در هر سیکل دارد، اما در برخی شرایط، هنوز یک انتخاب منطقی و ارزشمند است. ASRM در راهنمای ناباروری بدون علت مشخص، همانطور که اشاره شد، نرخ بارداری در هر سیکل را برای انواع IUI در بازهای حدود ۷.۶ تا ۹.۸ درصد گزارش کرده است. این اعداد نشان میدهند که IUI نسبت به IVF بازده کمتری در هر بار تلاش دارد، اما همچنان میتواند بهخصوص در گروههای انتخابشده مفید باشد.
از سوی دیگر، ASRM در دفترچه آموزشی Age and Fertility اشاره میکند که در زنان ۳۵ تا ۴۰ سال، موفقیت SO/IUI حدود ۱۰ درصد در هر سیکل است و در زنان بالای ۴۰ سال، این میزان معمولاً به کمتر از ۵ درصد در هر سیکل میرسد. این نکته خیلی مهم است، چون یکی از جاهایی که IUI ممکن است زمان طلایی بیمار را از او بگیرد، زمانی است که سن بالا رفته و شانس هر سیکل بهشدت کاهش یافته است.
در عین حال، HFEA نیز تأکید میکند که IUI نسبت به IVF کمتر تهاجمی و کمهزینهتر است، اما نرخ موفقیت آن در هر سیکل پایینتر است و ممکن است برای رسیدن به نتیجه به چند بار تکرار نیاز باشد. بنابراین، IUI را نباید «روش ضعیفتر» تلقی کرد؛ بلکه باید آن را «روش سادهتر با شانس پایینتر در هر سیکل اما گاهی مناسبتر برای برخی بیماران» دانست.
نقش سن در انتخاب بین IUI و IVF
سن فقط یک عدد ساده در پرونده درمان نیست. سن مستقیماً روی کیفیت تخمک، احتمال ناهنجاریهای کروموزومی، پاسخ به تحریک تخمدان و در نهایت روی شانس بارداری اثر میگذارد. به همین دلیل، همان زوجی که در ۳۲ سالگی میتواند چند سیکل IUI را با منطق مناسب امتحان کند، ممکن است در ۴۰ سالگی بهتر باشد سریعتر به IVF هدایت شود. دادههای HFEA و ASRM هر دو نشان میدهند که با بالا رفتن سن، شانس موفقیت کاهش پیدا میکند، بهویژه در IUI که از ابتدا هم نرخ موفقیت پایینتری در هر سیکل دارد.
به همین دلیل، وقتی پزشک پیشنهاد میدهد که بعد از چند IUI ناموفق به IVF بروید، این تصمیم فقط از روی تمایل به «درمان پیشرفتهتر» نیست. در بسیاری از موارد، این تصمیم برای حفظ زمان باروری و جلوگیری از اتلاف فرصت گرفته میشود. برای بخشی از بیماران، ارزش IVF دقیقاً در همین است که زمان را بهتر مدیریت میکند.
ICSI یا میکرواینجکشن چیست و چه فرقی با IVF معمولی دارد؟
ICSI در واقع زیرمجموعهای از IVF است، نه یک درمان کاملاً جدا. در IVF معمولی، تعداد مشخصی اسپرم کنار تخمک قرار میگیرند تا یکی از آنها بهطور طبیعی وارد تخمک شود. اما در ICSI، یک اسپرم بهصورت مستقیم توسط جنینشناس به داخل تخمک تزریق میشود. این روش بیشتر برای زمانی استفاده میشود که احتمال لقاح طبیعی در ظرف آزمایشگاه پایین باشد.
HFEA میگوید ICSI معمولاً زمانی توصیه میشود که تعداد اسپرم بسیار کم باشد، حرکت اسپرم ضعیف باشد، شکل اسپرم غیرطبیعی باشد، یا در IVF قبلی هیچ یا تعداد بسیار کمی از تخمکها بارور شده باشند. اینها دقیقاً موقعیتهایی هستند که در آنها کیفیت یا عملکرد اسپرم میتواند مانع لقاح شود.
در عین حال، ASRM در کمیتهنظر خود درباره استفاده از ICSI در غیرعامل مردانه تأکید میکند که افزایش استفاده از ICSI در مواردی که عامل مردانه وجود ندارد، لزوماً به افزایش نرخ تولد زنده منجر نشده است. یعنی ICSI درمانی نیست که باید بهصورت روتین برای همه بیماران استفاده شود. اگر مشکل واقعی در اسپرم وجود نداشته باشد، شواهد موجود لزوماً نشان نمیدهند که ICSI از IVF معمولی بهتر است.
چه زمانی وضعیت اسپرم مسیر درمان را عوض میکند؟
این بخش برای DLady خیلی مهم است، چون دقیقاً به همان حوزهای وصل میشود که قبلاً در مقالات کیفیت اسپرم به آن پرداخته بودید. همه مشکلات اسپرم یکسان نیستند و همه آنها هم الزاماً به ICSI ختم نمیشوند. اما وقتی تعداد اسپرم خیلی پایین باشد، یا حرکت رو به جلو ضعیف باشد، یا درصد فرم طبیعی پایین باشد، یا اصلاً اسپرم در مایع منی دیده نشود، تصمیم درمان میتواند بهطور جدی تغییر کند. با نصب اپلیکیشن Dlady و فعال کردن بخش انالیز سمن می توانید وضعیت اسپرم را بهتر درک کنید.
AUA/ASRM در نسخه ۲۰۲۴ راهنمای ناباروری مردان میگوید در مردانی با ناباروری اولیه و آزواسپرمی یا غلظت اسپرم ۱ میلیون در میلیلیتر یا کمتر، بررسی ریزحذف کروموزوم Y باید توصیه شود. این فقط یک نکته آزمایشگاهی نیست؛ بلکه نشان میدهد در موارد شدید عامل مردانه، موضوع فقط «انتخاب IUI یا IVF» نیست و گاهی ارزیابی ژنتیکی و تصمیمگیری تخصصیتر لازم میشود.
WHO نیز در ویرایش ششم کتابچه آزمایش مایع منی خود در سال ۲۰۲۱ روی استانداردسازی ارزیابی اسپرم تأکید کرده است. پیام عملی این موضوع برای زوجها این است که تصمیم درباره IUI، IVF یا ICSI نباید فقط با یک نگاه سطحی به برگه آزمایش گرفته شود؛ بلکه باید بر اساس تفسیر دقیق آزمایش اسپرم، تکرار در صورت لزوم، و تطبیق با شرایط زن و سابقه درمان انجام شود.
آیا همیشه IVF انتخاب بهتری است؟
در نگاه اول، ممکن است اینطور به نظر برسد که چون IVF شانس موفقیت بالاتری دارد، همیشه باید انتخاب اول باشد. اما در عمل، اینطور نیست.
IUI در بسیاری از موارد، بهویژه در مراحل اولیه درمان، انتخاب منطقیتری است. این روش سادهتر، کمتهاجمیتر و از نظر هزینه و فشار روانی سبکتر است.
اما در شرایطی مثل:
- سن بالاتر
- کاهش کیفیت تخمک
- ناباروری طولانیمدت
- یا شکست چندین سیکل IUI
IVF معمولاً انتخاب مؤثرتری میشود.
با این حال، تصمیم نهایی باید بر اساس ارزیابی دقیق پزشک متخصص و شرایط واقعی هر بیمار گرفته شود—موضوعی که در گایدلاینهای National Institute for Health and Care Excellence نیز به آن تأکید شده است.
یک جمعبندی عملی: چه زمانی کدام مسیر بیشتر مطرح میشود؟
برای سادهتر شدن تصمیمگیری، میتوان این جمعبندی کلی را در نظر گرفت:
- وقتی ناباروری خفیفتر است، لولهها باز هستند، تخمکگذاری وجود دارد، و عامل مردانه شدید دیده نمیشود، IUI میتواند انتخاب اولیه منطقی باشد.
- وقتی سن بالاتر است، زمان اهمیت زیادی دارد، چند سیکل IUI ناموفق وجود داشته، یا عوامل ناباروری پیچیدهتر هستند، IVF معمولاً شانس بیشتری در هر سیکل میدهد.
- وقتی مشکل اسپرم شدیدتر است، مثل تعداد بسیار کم، حرکت ضعیف، شکل غیرطبیعی شدید یا شکست لقاح در IVF قبلی، ICSI بیشتر مطرح میشود.
اینها قانونهای مطلق نیستند، اما برای فهم منطق درمان بسیار کمککنندهاند.
یک جدول ساده برای مقایسه
| ویژگی | IUI | IVF | IVF + ICSI |
| محل لقاح | داخل بدن | آزمایشگاه | آزمایشگاه با تزریق مستقیم اسپرم |
| تهاجمی بودن | کمتر | بیشتر | بیشتر |
| شانس موفقیت در هر سیکل | پایینتر | بالاتر | وابسته به علت، بیشتر برای عبور از مشکل لقاح |
| نقش کیفیت اسپرم | مهم | مهم | بسیار تعیینکننده |
| کاربرد در عامل مردانه شدید | محدودتر | ممکن است کافی نباشد | معمولاً مناسبتر |
| هزینه و پیچیدگی | کمتر | بیشتر | بیشتر |
این جدول جای تصمیم پزشکی را نمیگیرد، اما به فهم منطق تفاوتها کمک میکند. دادههای موفقیت و اندیکاسیونها باید همیشه بر اساس سن، علت ناباروری، ذخیره تخمدان، سابقه درمان و کیفیت اسپرم تفسیر شوند.
جمعبندی نهایی
بارداری در IUI و IVF ظاهراً به یک مقصد مشترک میرسد، اما از دو جاده کاملاً متفاوت عبور میکند. IUI برای برخی زوجها یک روش منطقی، کمتهاجمی و ارزشمند است، اما باید دانست که شانس موفقیت آن در هر سیکل معمولاً پایینتر از IVF است. IVF در هر سیکل بازده بیشتری دارد، اما مداخلهگرتر، پیچیدهتر و از نظر احساسی و مالی سنگینتر است. ICSI هم زمانی وارد داستان میشود که مشکل لقاح، بیشتر به عامل مردانه یا شکست لقاح در IVF معمولی مربوط باشد، نه بهعنوان گزینهای که برای همه بیماران بهطور خودکار بهتر باشد.
اگر بخواهیم همه این مقاله را در یک جمله خلاصه کنیم، باید بگوییم: انتخاب بین IUI، IVF و ICSI فقط انتخاب بین سه اسم پزشکی نیست؛ انتخاب بین سه منطق درمانی متفاوت است. هرچه این انتخاب بیشتر بر پایه سن، علت ناباروری، کیفیت اسپرم و دادههای واقعی موفقیت انجام شود، احتمال اینکه درمان هم مؤثرتر و هم انسانیتر باشد بیشتر میشود.
منابع علمی و معتبر
- CDC, National ART Summary و ART Success Rates.
- HFEA, Fertility treatment 2023: trends and figures؛ Key facts and statistics؛ IUI؛ ICSI.
- NICE, Fertility problems: assessment and treatment؛ Intracytoplasmic sperm injection.
- ASRM, Evidence-based treatments for couples with unexplained infertility؛ ICSI for non–male factor indications.
- AUA/ASRM Guideline on male infertility, amended 2024.
- WHO laboratory manual for the examination and processing of human semen, 6th edition.